子宮筋腫
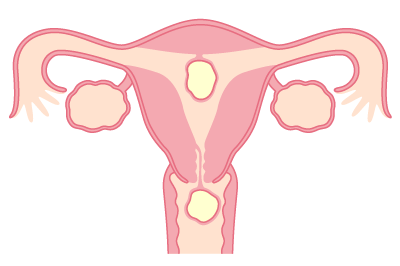 子宮筋腫は、子宮にできる良性の腫瘍です。腫瘍の大きさや数は女性ホルモンの影響を受けるため、閉経を迎えると筋腫が小さくなる傾向があります。筋腫のできる部位によって現れる症状が異なり、同じ病名でも自覚症状は様々です。筋腫の大きさだけではなく、筋腫による症状によって手術の適応を判断します。手術をするほどではない場合にも、月経がある間は女性ホルモンによって増大するなど症状が変化する可能性があるため、月経困難症、過多月経や貧血などの症状に対し、適切な治療を行いながら、経過を観察することが重要です。
子宮筋腫は、子宮にできる良性の腫瘍です。腫瘍の大きさや数は女性ホルモンの影響を受けるため、閉経を迎えると筋腫が小さくなる傾向があります。筋腫のできる部位によって現れる症状が異なり、同じ病名でも自覚症状は様々です。筋腫の大きさだけではなく、筋腫による症状によって手術の適応を判断します。手術をするほどではない場合にも、月経がある間は女性ホルモンによって増大するなど症状が変化する可能性があるため、月経困難症、過多月経や貧血などの症状に対し、適切な治療を行いながら、経過を観察することが重要です。
症状
子宮筋腫は子宮にできる良性の腫瘍で、症状は筋腫の大きさや位置によって異なります。主な症状には次のようなものがあります。
月経関連の症状
- 過多月経: 月経量が多くなる。
- 月経困難症: 生理痛が強くなる。
- 貧血: 過多月経により鉄欠乏性貧血が起きやすい。
圧迫症状
- 頻尿: 筋腫が膀胱を圧迫することで起こります。
- 便秘: 筋腫が直腸を圧迫することで起こります。
- 腰痛や下腹部の違和感: 筋腫が大きくなることで生じます。
その他
- 筋腫が原因で妊娠しづらい、または妊娠中にトラブルが発生することがあります。
- 自覚症状がないまま進行し、筋腫が大きくなってから発見されるケースもあります。
治療
 子宮筋腫の治療は、一人ひとりの症状、年齢、妊娠希望の有無などによって選択肢は様々です。主な治療法としては次のようなものがあります。
子宮筋腫の治療は、一人ひとりの症状、年齢、妊娠希望の有無などによって選択肢は様々です。主な治療法としては次のようなものがあります。
経過観察
筋腫に症状がない場合や軽度の症状の場合は、定期的な超音波検査で筋腫の大きさや状態を確認します。筋腫が大きくなってきたり、過多月経や貧血、月経困難症などの症状がひどくなってきた場合は治療を開始します。
薬物療法
- 鎮痛剤: 対症療法として使用し、月経痛がコントロールできない場合はホルモン療法などを検討します。
- 鉄剤: 過多月経の症状がある場合には貧血検査を行い、過多月経を改善させるホルモン治療を行いながら、貧血を改善する目的で鉄剤使用します。定期的な採血検査で貧血をフォローします。
ホルモン療法
- 低用量エストロゲン・プロゲスチン製剤(LEP):子宮内膜の増殖を抑えることで、月経量を減らし、痛みを軽減します。毎日決まった時間に忘れずに内服する必要があります。
- GnRHアゴニスト・アンタゴニスト:筋腫を縮小させる効果がありますが、副作用として一時的に閉経様の症状が現れることがあります。閉経前の逃げ込み療法としてまたは手術前の一時的な縮小効果を期待して使用されることが多い薬です。
- ディナゲスト:月経困難症を伴う場合に適応され、過多月経や生理痛の軽減が期待できます。
手術療法
筋腫が大きくなり症状が強い場合や、筋腫の位置によって妊娠の妨げとなっている可能性がある場合に検討します。ただし、妊娠前に筋腫核出の手術を行う場合、子宮筋腫の大きさや手術の侵襲度によっては、術後の分娩方法が帝王切開に限定されることもあるので、妊娠前の手術適応については慎重に行う必要があります。
- 筋腫核出術: 子宮を温存して筋腫だけを摘出します。
- 子宮全摘術: 症状が重い場合や妊娠希望がない場合に行います。
当院での対応
- 当院では、経過観察や薬物療法を中心に対応しております。
- 手術が必要な場合は、連携する高度医療機関をご紹介し、適切な治療をサポートいたします。
- 定期的な診察を通じて筋腫の状態をしっかりフォローしますので、気になる症状があればお気軽にご相談ください。
子宮肉腫との鑑別
子宮筋腫は良性ですが、急に腫瘍が大きくなったり、出血が持続する場合は子宮肉腫(悪性腫瘍)の可能性も考慮する必要があります。MRIなどの精密検査を行っても鑑別が難しい場合があり、確定診断のために手術療法で子宮を摘出し、病理検査を行う場合があります。
子宮筋腫と子宮肉腫の症状を自己判断することは難しいため、定期的な検診で筋腫の大きさや状態を確認することが大切です。同じ医療機関でフォローを継続すると、急な変化に気づきやすく、異常の早期発見につながる可能性があります。
当院でのサポート
当院では、子宮筋腫の診断と経過観察、薬物療法を中心に行っております。症状の改善が見られない場合や手術が必要な場合は、信頼できる連携医療機関をご紹介し、適切な治療をサポートいたします。
「定期的に診てもらいたい」「症状が気になる」という方は、ぜひ当院へご相談ください。
子宮内膜症
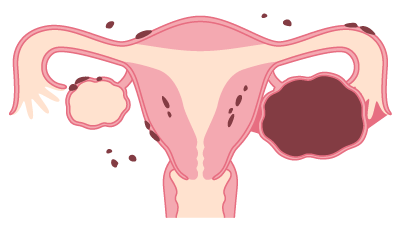 子宮内膜症は、本来であれば子宮の内腔にのみ存在する子宮内膜やそれに似た組織が、子宮以外の部位に異常に増殖する病気です。
子宮内膜症は、本来であれば子宮の内腔にのみ存在する子宮内膜やそれに似た組織が、子宮以外の部位に異常に増殖する病気です。
はっきりとした原因は明確に明らかになってはいません。生理の時に剥離した子宮内膜組織の大半は経血として膣の方へ流れ出ていくのですが、一部は卵管を逆流してお腹の中に流れ込んでいます。お腹の中に流れ込んだ子宮内膜組織が卵巣や腹部臓器へと移動してそこで増殖してしまうのではないかと考えられています。
子宮内膜症は卵巣で生じた場合はチョコレート嚢腫、子宮筋層内で生じた場合は子宮腺筋症と呼ばれます。チョコレート嚢腫はもともと良性腫瘍ですが、悪性転化といって、時間経過とともに悪性腫瘍に進行する恐れがあるタイプの卵巣腫瘍です。そのため、お腹のなかにチョコレート嚢腫がある限りは定期的なフォローが推奨されます。
症状
子宮内膜症の主な症状は激しい生理痛で、加齢とともに症状が進行し、痛みが強くなる傾向があります。子宮腺筋症も進行すると、生理周期に関係なく慢性的な骨盤内の激しい痛みや過多月経などが起こります。
子宮腺筋症
子宮腺筋症の治療について
子宮腺筋症は、子宮内膜細胞や類似した細胞が子宮筋層内に侵入し、子宮筋層が肥厚し、子宮が腫大する病気です。強い月経痛や過多月経、貧血などの症状を引き起こすことがあります。症状の程度やライフステージに応じて治療法を選択する必要があります。
治療の目的
- 症状の緩和(痛みの軽減、月経量のコントロール)
- 貧血の改善
- 子宮の温存(妊娠希望がある場合)
- 日常生活の質(QOL)の向上
治療法の選択肢
子宮腺筋症の治療は、以下のような方法があります。
経過観察
- 適応: 症状が軽度で、日常生活に支障がない場合。
- 定期的な診察と画像検査(超音波検査、MRI)で病状を観察します。
薬物療法
子宮腺筋症の症状を緩和するための治療法です。以下の薬剤が使用されます。
鎮痛剤(NSAIDs)
痛みを軽減するために使用します。症状が軽い場合に適しています。
低用量エストロゲン・プロゲスチン配合剤(LEP)
- 月経量を減らし、痛みを緩和します。
- 妊娠を希望しない場合に選択されます。
ジエノゲスト(ディナゲスト)
- 黄体ホルモンの作用により、子宮内膜の増殖を抑制します。
- 月経量を減らし、痛みを軽減します。
- 長期使用が可能で、子宮腺筋症に広く使用されています。
GnRHアゴニスト・アンタゴニスト
- 一時的に閉経様の状態を作り出し、痛みや月経量を抑えます。
- 副作用として更年期様症状(ほてり、骨密度低下)が現れる場合があるため、長期使用は制限されており、最長6か月間の使用後は6か月間休薬が必要です。
ミレーナ(子宮内避妊システム)
- 子宮内に挿入し、子宮内膜で局所的にプロゲステロンを放出することで子宮内膜の増殖を抑え、痛みと出血を抑制します。
- 妊娠希望がない場合に使用します。
手術療法
薬物療法で十分な効果が得られない場合や、症状が重い場合に検討します。
腺筋症摘出術
腺筋症の部分のみを切除する手術です。子宮を温存できるため、妊娠希望がある方が適応となります。
子宮全摘術
症状が重く、他の治療法が効果を示さない場合に実施されます。妊娠希望がない方が適応です。病巣のある子宮ごと摘出するため、月経がなくなり、症状が改善します。
当院での対応
当院では、子宮腺筋症の診断や超音波検査などによる定期フォローを行い、治療としては薬物療法を中心対応しています。経過中に手術の適応と判断した場合には、連携する高次医療機関をご紹介し、スムーズな治療をサポートいたします。
子宮頸管ポリープ
子宮頸管ポリープは、子宮の入り口(子宮頸管)にできる良性の腫瘍です。小さな雫のような形状をしており、単発の場合が多いですが、複数できることもあります。ポリープの大きさは数ミリから1~2センチ程度が一般的です。
正確な原因は不明ですが、慢性的な炎症やホルモンバランスの乱れが関与していると考えられています。子宮頸管ポリープはほとんどの場合、良性であるため命に関わることはありません。ごく稀に悪性化するケースやがんと類似した症状を示す場合があるため、念のため、摘出して病理検査に提出します。
症状
子宮頸管ポリープは、症状がない場合も多く、無症状のまま検診で偶然発見されることが多い疾患です。まれに不正出血やおりものの増加やにおいの異常などを主訴に来院される方もいます。
子宮頸管ポリープの治療法は、ポリープの大きさ、症状の有無、悪性の可能性の有無によって異なります。症状がなく、ポリープが小さい場合は経過観察となります。不正出血などの症状があったり、悪性の可能性がある場合はポリープを切除します。
多くの場合は外来で簡単に切除することができます。痛みはほとんどないため、麻酔は必要ありません。切除自体は数分で終わることがほとんどです。
切除したポリープは念のため病理検査に提出し、悪性の可能性がないかを確認します。
注意点
切除後に軽度の出血が数日続く場合がありますが、多くの場合は自然に止まります。切除後2週間程度で病理検査の結果が届きますので、再診の必要があります。
子宮頸がん
子宮頸がんは、子宮の入り口部分(子宮頸部)に発生するがんで、20代後半から40代に多く見られる病気です。ヒトパピローマウイルス(HPV)というウイルスの感染が主な原因で、初期段階では無症状であることが多いため、早期発見のためには定期検診が重要です。
子宮頸がんの特徴
- 子宮頸がんはHPVワクチン接種による予防や定期的な検診で早期発見・早期治療が可能です。
- 早期に発見されれば治療効果が高い一方で、進行がんになると治療が困難になる場合があります。
子宮頸がんになりやすい
HPV感染歴がある人
HPV(ヒトパピローマウイルス)は、主に性交渉によって感染します。感染者の多くは免疫機能によってウイルスを排除しますが、一部の人ではウイルスが体内に残り、持続感染が起きます。持続感染から子宮頚部異形成の状態となり、進行すると子宮頸がんを引き起こすと考えられています。
初産年齢が早い、または出産回数が多い人
子宮頸部に繰り返し負担がかかることで、がんリスクが上昇することが知られています。
喫煙している人
喫煙は免疫力を低下させ、HPVの持続感染を促進すると言われています。
定期検診を受けていない人
子宮頸がんは、検診によって前がん状態や早期がんを発見できる可能性が高く、検診を怠ることで発見が遅れる場合があります。
子宮頸がんの症状
子宮頸がんの症状
初期の子宮頸がんは無症状であることが多く、進行すると次のような症状が出現することがあります。
不正出血
性交後、月経以外の出血、閉経後の出血が見られることがあります。
おりものの異常
おりものの量が増える、悪臭や血が混ざる場合があります。
骨盤痛・腰痛
がんが進行して周囲の臓器を圧迫すると痛みが生じることがあります。
排尿や排便の異常
がんが膀胱や直腸を圧迫すると、排尿困難や便秘が起こることがあります。
子宮頸がんの治療
子宮頸がんの治療は、がんの進行度や患者様のライフスタイル(妊娠希望の有無など)などを考慮して選択されます。
初期治療(前がん状態~早期がん)
円錐切除術
子宮頸部の一部を円錐状に切除する手術で、子宮を温存できるため妊娠希望のある方に適しています。ただし、子宮頸管の長さは短くなってしまうので、円錐切除後の妊娠の場合には、切迫早産などに注意が必要なため、総合病院など慎重な周産期管理のできる施設で妊娠分娩管理を行うことが勧められます。
手術療法
がんの進行度や妊娠希望の有無などによって手術の術式を選択します。基本的には子宮を全て摘出する手術が選択されます。周囲のリンパ節を郭清するかどうかなども進行度によって判断されます。
放射線療法
放射線を照射してがん細胞を死滅させます。手術が難しい場合や手術と併用して行うことがあります。
化学療法(抗がん剤治療)
放射線療法と併用することが多く、進行がんの治療で使用されます。
子宮頸がんの予防
HPVワクチン接種
ヒトパピローマウイルス(HPV)に対する予防効果が高いワクチンで、子宮頸がん予防の基本です。当院ではシルガード9という9種類のHPVに効果のあるワクチンを採用しています。定期接種の対象でなくても、自費で接種することが可能です。
定期検診
子宮頸がん検診(細胞診)は、20歳以上の女性に推奨されています。検診を定期的に受けることで、がんが発生したとしても、前がん状態や早期がんの状態で発見できる可能性が高くなります。
当院での対応
当院では、次のような検査、診療を行っています。
- 子宮頸がんの診断(細胞診、HPV検査、コルポスコピー検査)
- 子宮頸がんの予防接種(HPVワクチン接種)
- 検診結果に基づく治療方針のご提案
- 高度医療が必要な場合の連携医療機関へのご紹介
子宮頸がんは、HPVワクチンという予防法のあるがんであり、定期的ながん検診を受けることで、早期発見・治療ができれば、良好な結果が得られます。不安な症状がある場合や検診を受けていない方は、ぜひ一度当院へご相談ください。
子宮体がん(子宮内膜がん)
子宮体がんは、子宮の内側を覆う子宮内膜から発生するがんで、特に閉経後の女性に多く見られます。近年は、生活習慣の変化に伴い、40~50代の女性にも発症が増えています。初期段階でも不正出血や水っぽいおりものなどの症状が現れることが多く、症状が出た時に早めに受診して頂ければ、早期発見・早期治療につながる可能性が高まります。
子宮体がんのリスクが高い方
肥満
体脂肪が多いと、エストロゲン(女性ホルモン)が増え、子宮内膜が刺激されやすくなります。
未婚・妊娠経験がない人
妊娠中はエストロゲンの影響が抑えられるため、妊娠経験がない人ではエストロゲンによる刺激にさらされる期間が長くなるため、リスクが高まる傾向があります。
月経不順
排卵障害がある場合、エストロゲンが長期間子宮内膜に作用し続けると、発症リスクが高くなります。
糖尿病や高血圧
これらの疾患を持つ人では、子宮体がんのリスクが上昇します。
ホルモン補充療法を受けている人
エストロゲン単独のホルモン補充療法はリスクを高めることがあります。
家族歴がある人
子宮体がんや大腸がんの家族歴がある場合、遺伝的な要因が関与する可能性があります。
子宮体がんの検査
子宮体がんの検査としては次のようなものがあります。
問診と内診
- 症状や既往歴、月経周期、閉経の有無を確認します。
- 内診で子宮の大きさや異常を確認します。
超音波検査(経腟エコー)
子宮内膜の厚さや形状を確認します。内膜が厚くなっている場合には、癌を否定できないため、細胞診や組織診などの検査が必要になります。
子宮内膜細胞診
子宮内膜の細胞を採取し、がん細胞の有無を顕微鏡で調べます。
子宮内膜組織診(生検)
子宮内膜の一部を採取して精密検査を行います。がんの診断には欠かせない検査です。
MRI・CT検査
がんの広がりや周囲の臓器への浸潤の有無を評価するために行います。
子宮体がんの治療
治療法は、がんの進行度(ステージ)やご本人の希望、全身状態などによって異なります。
手術療法
子宮全摘術
子宮、卵巣、卵管を摘出する手術で、子宮体がん治療の基本となります。
リンパ節郭清
骨盤内や大動脈周囲のリンパ節を切除し、がんの広がりを確認します。
放射線療法
がんが広範囲に広がっている場合や、手術後の再発防止のために行われます。
化学療法
進行がんや再発がんの治療に使用されます。抗がん剤を使用してがん細胞を縮小させます。
ホルモン療法
- ホルモン依存性のがんに対して、ホルモン製剤(プロゲステロン製剤)を使用します。
- 手術が難しい場合や、再発防止の目的で行われます。
当院での対応
当院では、子宮体がんの早期発見を目的とした問診・内診・超音波検査、子宮内膜細胞診、子宮内膜生検を行っています。また、精密検査や手術が必要な場合は、専門の高次医療機関と連携し、スムーズな治療をサポートいたします。
子宮体がんは、初期の段階で発見できれば治療効果が高いがんです。特に閉経後の不正出血や、月経異常が続く場合は早めの受診をおすすめします。当院では、患者様一人ひとりに寄り添った診療を行い、安心して治療に臨める環境をご提供します。